
¿Qué es la depresión?
La Organización Mundial de la Salud (OMS) estima que la depresión es la cuarta enfermedad que más incapacidad provoca en el mundo.
Asimismo, la OMS considera que su frecuencia aumentará en los próximos años y que pasará del cuarto puesto al segundo en esta lista de enfermedades que generan más incapacidad.
La depresión es la enfermedad psiquiátrica más frecuente. Cerca del 20% de las personas padecen a lo largo de su vida una depresión. El 70% de los pacientes con depresión son mujeres. Puede sufrirse una depresión a cualquier edad.
Subtipos de depresión
Clasificamos la depresión en cuatro subtipos: Depresión mayor, distimia, trastorno adaptativo, otros trastornos depresivos.
- Depresión mayor. Los síntomas depresivos son intensos y aparecen en forma de episodios (semanas o meses).
- Distimia (o trastorno distímico). Los síntomas depresivos son menos intensos, pero son muy incapacitantes por ser crónicos (duran como mínimo dos años).
- Trastorno adaptativo. Los síntomas depresivos son leves, están presentes durante un período breve de tiempo y se deben a algún problema (factor estresante agudo) que ha sufrido el paciente.
- Otros trastornos depresivos. En este apartado hay que incluir los síndromes depresivos que pueden formar parte del conjunto de síntomas de otras enfermedades psiquiátricas (por ejemplo, el trastorno bipolar) y no psiquiátricas (por ejemplo, anemias, esclerosis múltiple, hipotiroidismo).
Diagnóstico
Ningún síntoma garantiza el diagnóstico por sí solo. Algunas personas depresivas experimentan muy pocos síntomas, otras en cambio presentan un amplio número de síntomas. La gravedad de los síntomas también varía mucho de unos pacientes a otros. Además en la actualidad no existe ninguna técnica diagnóstica útil para realizar este diagnóstico. Ni las técnicas de neuroimagen (escáner, resonancia, radiografía), ni el electroencefalograma, ni los análisis de sangre, permiten detectar ninguna anomalía característica de los trastornos depresivos.
Síntomas
- El síntoma más característico de las depresiones es la tristeza. La tristeza en el paciente depresivo presenta unas características específicas que la diferencia del sentimiento de tristeza no patológico:
- Intensidad superior a la esperable para la situación ambiental en la que se encuentra el sujeto.
- El paciente la describe como diferente a otras experiencias tristes que hubiera podido sufrir previamente, y existe mayor sensación de pérdida de control y gran dificultad o incluso imposibilidad para motivarse por otras cuestiones que no sean el foco de su tristeza."
- Lentitud de movimientos, gesticulación facial y corporal escasas, sensación de fatiga, irritabilidad, llanto fácil, temor a la toma de decisiones, pérdida de apetito.
- Insomnio: muy característico de las formas más graves, es lo que llamamos “despertar precoz” (se duerme bien las primeras horas de la noche y después, ya de madrugada, el paciente se despierta y ya no puede volver a conciliar el sueño).
- Gran dificultad para pensar, bradipsiquia. No es exclusivo de las depresiones, sino que también puede observarse en otras enfermedades. En personas de edad avanzada, esta dificultad para pensar propia de las depresiones puede llevar a diagnósticos erróneos de demencia.
- Un síntoma particularmente grave es la anhedonía, que consiste en una dificultad enorme para disfrutar de las situaciones y condiciones de la vida que antes de enfermar producían placer en la persona. No sólo hay falta de motivación, sino que el paciente, incluso teniendo delante algo agradable, no puede disfrutar con ello.
- Síntomas físicos, como dolor de cabeza, molestias digestivas, dolor generalizado, etc.
- Pensamientos pesimistas, con aumento de sentimientos de culpa por cosas hechas en el pasado. En casos graves las ideas pesimistas pueden llegar a ser delirantes (es decir, sin ninguna lógica); por ejemplo, asegurar que se va a arruinar (cuando su situación económica es holgada) o asegurar que en breve padecerá una enfermedad grave (sin tener ningún síntoma que lo haga pensar).
- Pensamientos relacionados con la muerte, bien en forma de “sería mejor estar muerto”, o bien, y entonces aumenta mucho el riesgo de suicidio, planificando el método de cómo quitarse la vida.
Criterios diagnósticos
La ausencia de técnicas diagnósticas objetivas hace que el diagnóstico de depresión se realice teniendo en cuenta, exclusivamente, la información que el médico obtiene durante la entrevista con el paciente (y con familiares o personas allegadas).
La comunidad médica internacional ha consensuado unos criterios clínicos para establecer el diagnóstico de depresión. Estos criterios diagnósticos están recogidos en un manual denominado DSM-IV.
Criterios diagnósticos de depresión mayor:
Presencia de cinco (o más) de los siguientes síntomas durante un período de dos semanas, que representan un cambio respecto a la actividad previa; uno de los síntomas debe ser el síntoma 1 o el síntoma 2.
- Estado de ánimo depresivo la mayor parte del día, casi cada día según lo indica el propio sujeto (por ejemplo, se siente triste o vacío) o la observación realizada por otros (por ejemplo, llanto).
- Disminución acusada del interés o de la capacidad para el placer en todas o casi todas las actividades, la mayor parte del día, casi cada día.
- Pérdida importante de peso sin hacer régimen o aumento de peso (por ejemplo, un cambio de más del 5 % del peso corporal en un mes) o pérdida o aumento del apetito casi cada día.
- Insomnio o sueño excesivo casi cada día.
- Inquietud o lentitud casi cada día.
- Fatiga o pérdida de energía casi cada día.
- Sentimientos de inutilidad o de culpa excesivos o incoherentes casi cada día.
- Disminución de la capacidad para pensar o concentrarse, o indecisión, casi cada día.
- Pensamientos recurrentes de muerte (no sólo temor a la muerte), ideación suicida recurrente sin un plan específico o una tentativa de suicidio o un plan específico para suicidarse.
Criterios diagnósticos de trastorno distímico:
A. Estado de ánimo crónicamente depresivo la mayor parte del día de la mayoría de los días, manifestado por el sujeto u observado por los demás, durante al menos dos años.
B. Presencia, mientras está deprimido, de dos (o más) de los siguientes síntomas:
- Pérdida o aumento de apetito.
- Insomnio o sueño excesivo.
- Falta de energía o fatiga.
- Autoestima baja.
- Dificultad para concentrarse o para tomar decisiones.
- Sentimiento de desesperanza
C. Durante un período de dos años, el sujeto no ha estado sin síntomas de los criterios A y B durante más de dos meses seguidos.
D. Los síntomas causan un malestar clínicamente significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo.
Criterios diagnósticos de trastorno adaptativo:
A. La aparición de síntomas emocionales (por ejemplo, se siente triste o vacío) o conductuales en respuesta a un factor estresante identificable tiene lugar dentro de los tres meses siguientes a la presencia del factor estresante.
B. Estos síntomas o comportamientos se expresan, clínicamente, del siguiente modo:
- Malestar mayor de lo esperable en respuesta al factor estresante.
- 2.Deterioro significativo de la actividad social, laboral o académica.
C. Una vez ha cesado el factor estresante (o sus consecuencias), los síntomas no persisten más de seis meses.
Causas de la depresión
A pesar del enorme interés que se ha dedicado al conocimiento de las causas de las depresiones, todavía no conocemos con exactitud los mecanismos causantes de las mismas. Se considera que hay diversos factores implicados.
- Factores relacionados con la personalidad del paciente. Presentar un carácter con alguna cualidad extrema (inseguridad, dependencia, hipocondría, perfeccionismo, autoexigencia) predispone a padecer depresiones.
- Factores ambientales. Sufrir algún problema (económico, familiar, de salud) predispone a padecer un trastorno depresivo.<
- Factores biológicos: sobre este punto, se deben destacar diversos aspectos:
- Alteraciones cerebrales. Una alteración en el funcionamiento de dos áreas del cerebro (área frontal y área límbica) motivan la aparición de un trastorno depresivo. No existe una lesión anatómica visible.
- Alteraciones en neurotransmisores. Para que el cerebro funcione correctamente debe existir una comunicación correcta entre las diversas neuronas del cerebro. Las neuronas se comunican a través de unas moléculas denominadas neurotransmisores como la serotonina, la noradrenalina y la dopamina. En la depresión la conexión neuronal mediante neurotransmisores no funciona bien. Los antidepresivos ayudan a normalizar este problema.
- Alteraciones genéticas. Dado que es más fácil que una persona padezca una depresión si tiene algún familiar que haya presentado alguna depresión, se cree que tener según qué genes predispone a padecer una depresión. No obstante, por el momento no se conoce qué genes provocan la aparición de esta enfermedad.
En la actualidad se considera que los tres subtipos de trastornos depresivos anteriormente citados pueden tener como causa cualquiera de los tres tipos de factores causales; en cada caso tendrían un peso diferente como vemos en la tabla siguiente:
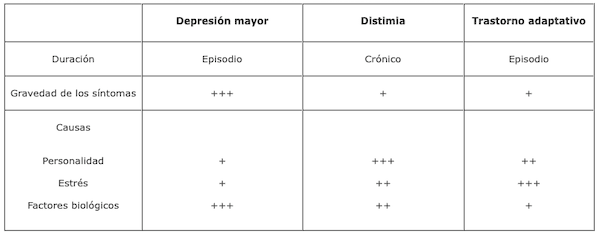
Por tanto, es muy importante destacar que aunque es más fácil padecer una depresión si se ha tenido algún problema recientemente o si algo de nuestro carácter dificulta el hecho de enfrentarnos al día a día, también es posible padecer una depresión de forma espontánea (de la misma manera que podemos padecer una apendicitis o una diabetes).
Evolución de la depresión
¿Se curan completamente las depresiones?
Se deben considerar dos aspectos:
- Las depresiones tienen tendencia a ser recurrentes (es decir, se suele producir más de un episodio). Por el momento no disponemos de ningún tratamiento que evite al 100% las recaídas. En consecuencia podríamos decir que no sabemos curar las depresiones.
- Aproximadamente el 80-85% de los episodios depresivos remiten con el tratamiento apropiado, o lo que es lo mismo, entre el 15-20% de los pacientes con depresión no se curan completamente de su episodio depresivo.
Tratamiento
Hay diversos tipos de depresión, el tratamiento variará de un paciente a otro. Aunque existe un razonable consenso en el tratamiento primordial de los trastornos depresivos, cada paciente requiere un abordaje específico.
Hay dos tipos de tratamientos relevantes en el abordaje terapéutico de los trastornos depresivos: el tratamiento psicológico y el tratamiento biológico.
El peso que en cada paciente tendrá uno u otro tipo de tratamiento dependerá esencialmente del tipo de trastorno depresivo:
- La depresión mayor parece ser una enfermedad con un componente biológico muy importante. Esto permite justificar que el tratamiento farmacológico sea más importante que el psicológico.
- En el trastorno adaptativo, en el que existe una dificultad para afrontar una situación estresante real, el tratamiento psicológico es especialmente relevante.
- Por lo que respecta a la distimia, existiría una causa biológica, junto a aspectos de carácter que limitan la capacidad del paciente para afrontar los diversos conflictos del día a día. Por este motivo, el tratamiento combinado farmacológico y psicológico suele ser el indicado.
Tratamiento psicológico
La terapia psicológica cognitivo-conductual y, en menor medida, la terapia psicológica interpersonal, han demostrado su eficacia como técnicas terapéuticas en el tratamiento de los diversos trastornos depresivos.
El tratamiento psicológico tiene tres objetivos principales:
- El tratamiento de los síntomas depresivos propiamente dichos.
- Si existen rasgos de personalidad que han predispuesto a la aparición del episodio depresivo, la modificación de dichos rasgos de personalidad.
- El aprendizaje de estrategias de identificación precoz de los síntomas y de prevención de recaídas.
Tratamientos biológicos
En lo referente a las terapias llamadas biológicas, se deben destacar los dos tratamientos siguientes: farmacológico y electroconvulsivo.
Tratamiento farmacológico
Los antidepresivos actúan normalizando el funcionamiento de los neurotransmisores. Se agrupan en diferentes subtipos en función de sobre qué neurotransmisor ejercen su acción.
Los primeros antidepresivos (década de los 60), si bien eran muy eficaces, presentaban muchos y desagradables efectos secundarios. La continua investigación ha permitido que en el curso de los últimos años se haya descubierto un amplio número de nuevos fármacos antidepresivos de uso fácil, de eficacia elevada y con efectos secundarios muy escasos. De la gran variedad de antidepresivos existentes en el momento actual no es posible afirmar qué antidepresivo es el mejor.
Los antidepresivos más usados en la actualidad tienen las siguientes características:
- Eficacia elevada. Aproximadamente el 60% de los pacientes presenta una remisión completa de la clínica con el tratamiento farmacológico.
- Administración cómoda, habitualmente una vez al día.
- Escasas interacciones, es decir, se pueden recetar en combinación con prácticamente cualquier otro fármaco, como los antihipertensivos, los antidiabéticos, los analgésicos o los antibióticos.
- No producen dependencia.
- Efectos secundarios escasos y de poca intensidad.
Los antidepresivos actúan normalizando el funcionamiento de los neurotransmisores. Se agrupan en diferentes subtipos en función de sobre qué neurotransmisor ejercen su acción: serotonina, serotonina y noradrenalina, noradrenalina.
- Actúan principalmente sobre la serotonina (inhibidores selesctivos de la recaptación de serotonina) los fármacos sigüientes: fluvoxamina, fluoxetina, paroxetina, sertralina, citalopram, escitalopram, clomipramina y mirtazapina.
- Los siguientes fármacos actúan principalmente sobre la noradrenalina y la serotonina: imipramina, nortriptilina, venlafaxina y duloxetina.
- Y por último la reboxetina actúa principalmente sobre la noradrenalina.
En la actualidad disponemos de muchos antidepresivos con escasos efectos secundarios. También es importante destacar que todos los efectos secundarios que puede producir un antidepresivo son reversibles, es decir, independientemente de cuánto tiempo se haya tomado, tras dejar de tomarlo desaparece el efecto secundario, sin dejar nunca secuela.
Debemos destacar, por ser dos ideas erróneas ampliamente extendidas en la sociedad, que:
- Los antidepresivos sólo producen somnolencia en un 5% de los casos. Las pocas veces que producen sueño, lo hacen de forma leve, sin impedir el funcionamiento normal del paciente.
- Los antidepresivos habitualmente no engordan. Sólo se observa aumento de peso en el 10% de los pacientes (y el aumento de peso raramente alcanza los 4 o 5 kilos).
Probablemente el inconveniente más importante de los fármacos antidepresivos actuales es que tardan varias semanas en hacer efecto. Normalmente no se observa la mejoría clínica hasta la tercera o cuarta semana de tratamiento, y alcanzan su máxima eficacia a las 10-12 semanas.
Tratamiento electroconvulsivo
El tratamiento electroconvulsivo (o electroshock) es el tratamiento más eficaz en la depresión mayor muy grave. No obstante, algunos aspectos como su uso indiscriminado e inadecuado en el pasado o la utilización caricaturizada en películas con el objetivo de impactar, han motivado un rechazo social a este tratamiento.
En la actualidad, su aplicación se realiza en condiciones sanitarias adecuadas, sin implicar ningún tipo de dolor ni efecto secundario grave para el paciente. Si bien se han propuesto muchas explicaciones para entender el porqué de su eficacia, hasta el momento no ha podido demostrarse el mecanismo por el cual tiene un efecto antidepresivo tan potente.
Dado que el tratamiento electroconvulsivo se realiza con anestesia general, su uso se limita a casos muy graves de depresión mayor en los que el paciente no ha respondido previamente al tratamiento farmacológico.
Complicaciones
Tres son las complicaciones más frecuentes de la depresión: la cronificación de los síntomas, las recaídas y el suicidio.
Cronificación de los síntomas
La cronificación de un trastorno depresivo es frecuente. Aproximadamente el 15% de los pacientes que sufren depresiones presenta un curso crónico.
Tienen más tendencia a la cronicidad cuando se dan una o dos de las siguientes circunstancias:
- Hay factores estresantes crónicos (problemas de salud, problemas económicos, problemas familiares, etc.).
- El paciente tiene rasgos de personalidad que dificultan el hecho de enfrentarse con tranquilidad al día a día.
- Por el contrario, las depresiones que empezaron espontáneamente, es decir, sin ninguna causa aparente, son las que con menor frecuencia se cronifican.
Recaidas
Los trastornos depresivos (en especial la depresión mayor y el trastorno distímico) son enfermedades con tendencia a la recaída.
Se considera que aproximadamente el 70% de los pacientes que sufren un episodio depresivo presentarán algún otro episodio depresivo a lo largo de la vida.
Un 50% presentará un segundo episodio ya en los dos primeros años tras la recuperación.
A mayor número de episodios depresivos padecidos, mayor es la posibilidad de una nueva recaída.
Esta elevada tendencia a la recaída es la que justifica que el tratamiento de la depresión se prolongue durante mucho tiempo: finalizado el episodio depresivo es necesario continuar el tratamiento a medio o a largo plazo si queremos evitar futuras recaídas.
Cuanto más tiempo esté un paciente sin síntomas más probable es que no haya recaídas rápidas tras suspender el tratamiento.
Suicidio
Los suicidios, y especialmente los intentos de suicidio, son una complicación frecuente en la depresión. Algunos datos relevantes al respecto serían estos:
- Las personas con depresión presentan un riesgo de suicidio 30 veces superior a la población general.
- Aproximadamente un 15% de los pacientes que padecen una depresión realizan algún intento de suicidio.
Si bien no siempre es posible prever el suicidio, tienen mayor riesgo suicida:
Las personas mayores de 60 años, los varones, las personas no creyentes, las personas viudas, las personas paradas, las personas jubiladas, las personas toxicómanas, las que padecen otras enfermedades, las sometidas a estrés y si padecen aislamiento social.
La presencia de ansiedad intensa y/o la existencia de sentimientos de culpa y/o de desesperanza deben ser considerados como síntomas que aumentan de forma importante el riesgo de suicidio.