
Trastorno límite de la personalidad y conductas autolíticas
Borderline personality disorder and self-harming behaviors
a Hospital Povisa, Vigo, Pontevedra, España
b Saint Mary's Hospital, Imperial College, London, England
Resumen
En este artículo se rastrean los factores de riesgo de suicidio en pacientes con diagnóstico de trastorno límite de la personalidad y se propone un abordaje de diagnóstico exhaustivo. Se realizó una búsqueda bibliográfica en PubMed (desde 2007) con las palabras clave (en inglés) «trastorno límite de la personalidad», «suicidio» y «conductas autolíticas». A partir de los resultados, se elaboraron las siguientes conclusiones: 1) las conductas autolesivas no autolíticas se diferencian de los intentos letales de suicidio en pronóstico y en rasgos de personalidad; 2) hay resultados contradictorios, probablemente porque el trastorno límite de la personalidad es una categoría heterogénea; y 3) el riesgo global de suicidio consumado en estos pacientes es elevado y los actuales criterios diagnósticos (DSM-IV-TR) son insuficientes para capturar los indicadores de riesgo asociados (afección comórbida, entorno y rasgos de personalidad). Finalmente se propone una exploración topográfica de la personalidad, que incluye aspectos relevantes no capturados por el DSM-IV.Abstract
This review explores suicide risk factors in patients diagnosed with borderline personality disorder and proposes a comprehensive diagnostic assessment.A literature search in PubMed (since 2007) was performed, with the following key word search: “borderline personality disorder”, “suicide”, and “self-harming behaviour”. With the selected articles, the following conclusions were drawn up: 1) self harming behaviors are different to lethal suicide attempts in terms of prognosis and personality traits; 2) there are controversial results, probably explained by the fact that borderline personality disorder is an heterogeneous category; and 3) the global risk of completed suicide in these patients is high and the current diagnostic criteria (DSM-IV-TR) do not take into account the associated risk factors (comorbidities, environment, personality traits). Lastly, a topographic assessment of personality, including those aspects not present in the DSM, is proposed.Palabras Clave
Trastorno límite de la personalidad. Conductas autolíticas. Autolesiones. Suicidio. Diagnóstico exhaustivo de la personalidad. Criterios DSM.
Keywords
Borderline personality disorder. Self-harming behavior. Self-harm. Suicide. Comprehensive personality diagnosis. DSM criteria.
Artículo
Introducción
Entre el 5 y el 10% de los pacientes con diagnóstico de trastorno límite de la personalidad (TLP) fallecen por suicidio consumado1. Parece razonable, que individuos vulnerables, impulsivos, que presentan labilidad emocional y bruscos virajes de humor, con problemas de identidad y miedo al abandono, y que suelen implicarse en relaciones interpersonales inestables, presenten alto riesgo de realizar intentos de suicidio ante situaciones frustrantes. Además, es muy difícil predecir la conducta autolítica en pacientes con TLP pues «son cuadros muy heterogéneos con alta comorbilidad, que complican tanto la evaluación como el manejo clínico»2.
Esta heterogeneidad se explica en parte por el hecho de que el TLP es un síndrome3 para cuyo diagnóstico el DSM exige que se cumplan 5 de 9 criterios, lo cual da lugar a más de 100 variantes clínicas diferentes, lo que afecta a la homogeneidad de la presentación clínica y en consecuencia a la de la muestra.
Teniendo en cuenta estos factores, se puede comprender que los estudios obtengan resultados contradictorios por 3 razones4: a) la categoría TLP es heterogénea; b) tiene alta comorbilidad con otras afecciones graves; y c) las consecuencias sociales de esta afección constituyen un riesgo más asociado. A estas dificultades se suma el hecho de que los criterios DSM para TLP no capturan todos los componentes de la personalidad.
Por otra parte, no toda autolesión implica intento de autólisis. Las conductas autolesivas constituyen un extenso abanico, que puede diferenciarse en al menos 5 tipos5:
a) Autolesión no autolítica (ALNA) directa (conducta parasuicida): acto deliberado en el que se produce un daño directo al cuerpo, pero sin intencionalidad suicida (por ejemplo, cortes superficiales en antebrazos o piernas).
b) ALNA indirecta: conducta que no daña directamente el cuerpo, pero que incluye maltrato a uno mismo (por ejemplo, involucrarse en relaciones abusivas, abuso de sustancias, conductas de riesgo, etc.).
c) Intento autolítico frustrado (no letal): intento de suicidio que no alcanza su fin y cuyo método no era letal en sí mismo.
d) Intento autolítico letal frustrado: intento de suicidio que no alcanza su fin (la muerte) y cuyo método era potencialmente letal.
e) Suicidio consumado: se trata del intento autolítico que acaba con la vida del sujeto.
Metodología
Búsqueda bibliográfica en PubMed utilizando las palabras clave «TLP», «suicidio» y «conductas autolíticas» (en inglés). Se acotó la búsqueda a los últimos 5 años, y limitando a artículos publicados en inglés, italiano, castellano, francés y portugués. De los 244 encontrados se seleccionaron aquellos que estudiaban las diferencias dentro del TLP con relación al riesgo de conducta suicida y letalidad de la misma.
Trastorno límite de la personalidad y riesgo de conductas autolíticas
A partir de la revisión realizada, hemos agrupado los factores de riesgo para conductas autolíticas en 7 apartados.
Autolesiones no autolíticas vs. intentos letales
Las autolesiones no autolíticas (ALNA), propuestas como nueva categoría del DSM-V, son una estrategia de regulación emocional que, si bien no siempre llevan al suicidio consumado, son un factor más de riesgo6. Los pacientes que presentan ALNA tienen asociado elevados niveles de disociación, agresividad, impulsividad, problemas de autoestima, emociones negativas (neuroticismo alto), síntomas depresivos y criterios para diagnóstico de TLP, pero los que realizan ALNA indirectas suelen tener más autocrítica y más riesgo de suicidio letal, que aquellos que realizan ALNA directas5.
Klonsky et al.7 distinguen 4 subgrupos de adultos que presentan autolesiones: los grupos 1 y 2 (78%), con bajo número de criterios DSM para el diagnóstico de TLP, con autolesiones leves y poco frecuentes; el grupo 3 (11%), con elevada ansiedad, autolesiones más frecuentes y variadas; y el grupo 4 (11%), con alto riesgo de consumar el suicidio, con autolesiones severas (cortes profundos) tanto en solitario como en hospital. Diferenciar estos subgrupos puede ser útil a la hora de tomar decisiones clínicas en urgencias, por 4 razones principales: a) si bien las autolesiones son muy frecuentes en el TPL, no toda autolesión indica riesgo de TPL (el 78% de los sujetos con autolesiones no cumplen criterios para diagnóstico de TPL); b) autolesionarse no implica necesariamente riesgo de consumar el suicidio (el 89% de los sujetos con autolesiones tiene bajo riesgo; grupos 1, 2 y 3); c) la frecuencia y variedad de lesiones no implica más riesgo de suicidio consumado (grupos 1, 2 y 3); la ansiedad puede ser un factor protector (grupo 3); y d) la gravedad de la lesión es un indicador de riesgo de suicidio consumado.
Criterios diagnósticos DSM-IV del trastorno límite de la personalidad
Muehlenkamp et al.8, en una muestra de 441 pacientes adolescentes con autolesiones, han hallado que solo 2 criterios diagnósticos de TLP del DSM predicen la realización de ALNA: alteraciones de identidad y relaciones interpersonales inestables. El número de criterios diagnósticos presentes correlaciona con la repetición del gesto. Sugieren que explorar con atención estos 2 criterios podría prevenir las ALNA.
McGirr et al.9 encuentran que la inestabilidad emocional y la ideación paranoide-disociación correlacionan negativamente con el suicidio consumado.
Afección psiquiátrica asociada
El riesgo de suicidio en pacientes con TLP aumenta si hay afección psiquiátrica del eje i asociada, especialmente sintomatología depresiva10, 11 y trastorno depresivo mayor10, 12, 13, trastorno bipolar12, trastorno por uso de sustancias12, 13, uso de sustancias previamente al intento de suicidio14 y trastorno por estrés postraumático12. Los pacientes con TLP y trastorno bipolar tienen 3 veces más riesgo de suicidio, que los pacientes con trastorno bipolar, y 7,6 veces más riesgo, que los pacientes con trastorno bipolar y otros trastornos de personalidad, especialmente por la impulsividad y la agresividad15.
Respecto a la afección asociada del eje ii, el suicidio consumado es más frecuente en mujeres con TLP y rasgos antisociales, que en sus pares masculinos16 y en pacientes con elevada disregulación emocional (cluster B)13. Sin embargo, Soloff et al.10 encuentran que 2 trastornos de la personalidad (TP) del cluster B (histriónico y narcisista) no correlacionan con el riesgo de suicidio consumado medido por la letalidad de los intentos (no con la frecuencia de ALNA), lo cual ratifica la conveniencia de diferenciar TP dentro de este cluster17.
Rasgos de la personalidad
El riesgo de suicidio a lo largo de la vida aumenta en aquellos pacientes con ALNA, que además tienen menor vulnerabilidad emocional (tanto la labilidad como la intensidad)18. Entre los pacientes con TLP e historia de conductas autolíticas recurrentes, la inestabilidad emocional varía entre los sujetos, pero uno de sus componentes, el afecto negativo, tiene alta relación con la ideación autolítica e intentos letales19. En un estudio hecho en mujeres que han delinquido20, en las que se evalúa la relación entre el suicidio y la conducta criminal, los resultados sugieren que el nivel de agresividad, medida con el «Agression Questionnaire», en pacientes con TLP es un predictor fiable de intentos de suicidio y de letalidad. Otros 2 estudios14, 15 encuentran resultados semejantes.
La impulsividad aumenta el riesgo de intentos de suicidio15, correlacionando más con el número de intentos que con la letalidad de los mismos14. La inestabilidad emocional y la impulsividad, al limitar las estrategias de afrontamiento eficaces, especialmente ante episodios vitales adversos (favorecidos estos a su vez por los rasgos del trastorno) predisponen a gestos autolíticos, que aumentan el riesgo de suicidio consumado13.
Bajas puntuaciones en autodirección del TCI-R de Cloninger y altas puntuaciones en enfado del STAXI (inventario de expresión de enfado), predicen el riesgo de intentos de autólisis, mientras que altas puntuaciones en evitación del daño en el TCI-R, y en impulsividad correlacionan con ALNA21. Los pacientes con intentos letales se caracterizan por altas puntuaciones en la búsqueda de novedad, hostilidad e impulsividad, y baja puntuación en evitación del daño, por lo cual los niveles elevados en las escalas de ansiedad podrían ser un factor protector contra el suicidio letal13.
Neurobiología
Todas las funciones ejecutivas, exceptuando la toma de decisiones, están conservadas en los pacientes con TLP, pero quienes tienen historia de intentos de suicidio tienen mayor distracción ante interferencias (medido con «Stroop interference control»), siendo un factor de riesgo tan potente como los síntomas depresivos e independiente del diagnóstico psiquiátrico22.
La memoria autobiográfica empobrecida e inespecífica dificulta el afrontamiento y resolución de los problemas, aumentando el número de intentos ante situaciones frustrantes23.
En estudios de neuroimagen se ha encontrado que los TLP que realizan intentos de suicidio tienen menos sustancia gris en determinadas regiones cerebrales, que los que no realizan intentos de suicidio; esto podría explicar la vulnerabilidad emocional de quienes lo intentan18. Soloff et al.24, tras comparar 2 grupos de pacientes con TLP (los que intentan el suicidio vs. los que no lo intentan) encuentran que los pacientes de alta letalidad tienen menor sustancia gris en varias regiones del lóbulo frontal, gyrus temporal, gyrus órbito-frontal, lóbulo de la ínsula y parahipocampo. Consideran que la reducción de sustancia gris en estas regiones se asocia a una mayor vulnerabilidad para la conducta suicida, especialmente por disregulación emocional, menor capacidad en funciones ejecutivas y menor memoria episódica.
Tipo de gesto y episodios posteriores al mismo
Las personas que cometen intentos de autólisis letales presentan intentos previos, abuso de sustancias, planificación del intento y agresividad –rasgo- de la persona14, afección de eje i asociada y menos ingresos previos13. El principal factor de riesgo de autólisis durante el primer año posterior al intento es una depresión mayor asociada, pero a partir del segundo año el factor de riesgo principal es la mala adaptación social.
Soloff et al.4 observan que las hospitalizaciones aumentan el riesgo de suicidio, mientras que el apoyo familiar, social y ocupacional lo disminuyen.
Historia personal
Más allá del diagnóstico de TLP, hay factores de la historia personal que aumentan el riesgo de suicidio consumado, entre los cuales se describen: trauma infantil13, abuso sexual infantil, progenitor que haya culminado el suicidio, ALNA, intentos previos (cantidad y gravedad)11, 12, 14 y baja puntuación en la escala «atracción por la vida» de la escala de múltiples actitudes de tendencias suicidas (MAST)11.
Entre las mujeres que han delinquido, el único factor que relaciona abuso infantil con conducta autolítica es la afección externalizadora (especialmente conducta antisocial y abuso de sustancias), aunque ninguna de las escalas del PCL-R de Hare pudo predecir nuevos intentos de autólisis20.
Un artículo publicado recientemente por Soloff et al.10 diferencia 2 subgrupos de pacientes con TLP e intentos de suicidio: 1) un subgrupo de alta letalidad, caracterizado por intentos autolíticos repetidos y de mayor edad (indicador indirecto de cronicidad), mayor número de hospitalizaciones (indicador indirecto de gravedad) y peor funcionamiento psicosocial; y 2) un subgrupo de baja letalidad, caracterizado por un mejor ajuste psicosocial, mayor negativismo, abuso de sustancias y comorbilidad con TP narcisista o histriónico.
Los autores no encontraron incidencias significativas de 3 predictores citados por la literatura: trastorno depresivo mayor, impulsividad y agresividad. Sin embargo, aceptan que la impulsividad, al aumentar la frecuencia de intentos, puede aumentar el riesgo de consumación del suicidio, y que la agresividad, al aumentar la violencia del intento, aumentaría indirectamente el riesgo de consumación.
Discusión
La hipótesis general que relaciona las conductas autolíticas con el TLP es que sus características (vulnerabilidad, inestabilidad emocional, impulsividad, problemas de identidad, relaciones interpersonales inestables, bruscos virajes de humor, miedo al abandono, baja cooperación y baja autodirección) le predisponen a un mecanismo dual respecto al riesgo de autólisis: a) por una parte es más vulnerable ante episodios vitales negativos; y b) esas mismas características le hacen más propenso a exponerse con mayor frecuencia a situaciones vitales de riesgo a las que es más vulnerable.
En la Tabla 1 se resumen los principales factores de riesgo de suicidio en pacientes con TLP. Sin embargo, como mencionamos en la introducción, estos resultados son ambiguos y a veces contradictorios, fundamentalmente por la heterogeneidad de la categoría «TP límite». Por ejemplo, solo 2 criterios diagnósticos de TLP del DSM-IV-TR predicen autólisis8: problemas de identidad y relaciones interpersonales inestables; siendo suficientes 5 criterios para el diagnóstico, estos criterios pueden no estar presentes en muchos pacientes con TLP.
Tabla 1. Factores relacionados con el riesgo de suicidio en el trastorno límite de la personalidad
| Afección psiquiátrica asociada de ambos ejes |
| Hospitalizaciones previas |
| Dimensiones TCI: |
| Baja autodirección |
| Alta disregulación emocional a |
| Baja evitación del daño |
| Neurobiología: |
| Vulnerabilidad ante episodios vitales negativos |
| Memoria autobiográfica empobrecida |
| Antecedentes personales de abuso o trauma infantil grave |
| Antecedentes familiares de suicidio consumado |
| Entorno familiar y social inestable |
| Planificación del acto y pocos intentos previos |
| Mala adaptación al entorno a partir del segundo año posterior al intento |
a Resultados contradictorios.
Por otro lado, la mayoría de los estudios intentan diferenciar las ALNA de los intentos de suicidio y sugieren que si bien las ALNA aumentan el riesgo de suicidio consumado (especialmente las de tipo indirecto y en pacientes con elevada autocrítica), estas no son el único factor de riesgo: la gran mayoría de los pacientes que realizan ALNA tiene bajo riesgo de consumar el suicidio7. Esto sugiere que las ALNA no son el único factor de riesgo de suicidio.
Para que la investigación aporte resultados más fiables y aplicables, debería tener en cuenta estas limitaciones, para lo cual sugerimos se tengan en cuenta al menos 2 cuestiones. En primer lugar, profundizar más en la diferenciación de ALNA e intentos de suicidio. En segundo lugar, realizar un diagnóstico exhaustivo de la personalidad que aporte más información que el diagnóstico con criterios DSM17. Esta exploración capturaría muchos de los factores de riesgo citados, lo cual podría perfeccionar una toma de decisiones más adecuada y, por lo tanto, ejercer una mejor profilaxis y tratamiento.
La exploración exhaustiva incluye todos los niveles epistemológicos vigentes: genética, neurobiología, apego, antecedentes infantiles, capacidades adaptativas, nivel de organización de la personalidad, self y perfil dimensional. Integrando el nivel evolucionista (capacidades adaptativas de Millon25) y el nivel psicodinámico (nivel de organización de personalidad de Kernberg et al.26) se obtiene una taxonomía en la que los TP se distribuyen hacia 4 polos, que denominamos «estilos adaptativos» (Figura 1): ausente, sumiso, teatral y depredador27.
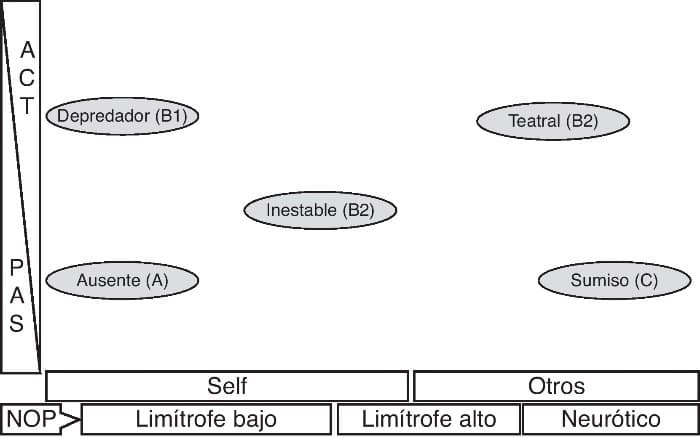
Figura 1. Estilos adaptativos. ACT-PAS: actividad/pasividad: capacidad de modificar activamente el entorno o acomodarse pasivamente al mismo; NOP: nivel de organización de la personalidad de Kernberg (correlaciona respecto a la distribución de TP con Self-otros: a mayor NOP más capacidad de tomar en cuenta al otro); Self-otros: capacidad de estar centrado en sí mismo o volcado a los otros. Las letras entre paréntesis a continuación del estilo hacen referencia a los cluster A, B, C del DSM-IV. Por la relevancia del NOP en el pronóstico y tratamiento, nos parece imprescindible subdividir elcluster B en 3 subtipos (B1, B2 y B3).Fuente: modificada de Forti 27 .
El estilo «ausente», con NOP limítrofe bajo, centrado en sí mismo (no necesita del otro) y pasivo, se corresponde con los TP del cluster A (esquizoide, esquizotípico y paranoide). El estilo «sumiso», con NOP alto o limítrofe alto, volcado a los otros (necesita agradar y ser aceptado) y pasivo, se corresponde con los TP del cluster C (dependiente, evitativo y obsesivo). El cluster B, tanto por el NOP como por la capacidad Self-otros, debe ser dividido en al menos 3 estilos (B1, B2 y B3 en la Figura 1). El estilo «depredador», con NOP limítrofe bajo, centrado en sí mismo (el otro es un objeto a utilizar) y activo modificador del entorno (manipula el entorno para conseguir sus fines), se corresponde con el TP antisocial. El estilo «teatral», con NOP alto o limítrofe alto, volcado a los otros (encantar y captar su atención), pero a diferencia del estilo sumiso, es un activo modificador del entorno (manipula para ser el centro de atención), y se corresponde con los TP histriónico y antisocial.
El TLP formaría un quinto estilo, denominado inestable, pues oscila entre (y tiene componentes de) el resto de los estilos. Su presentación clínica suele darse en 4 variaciones fenotípicas, cada una con componentes de cada uno de los 4 estilos nombrados. En la Figura 2 se puede ver cómo los criterios del DSM-IV-TR se distribuyen en los 4 estilos previamente mencionados.
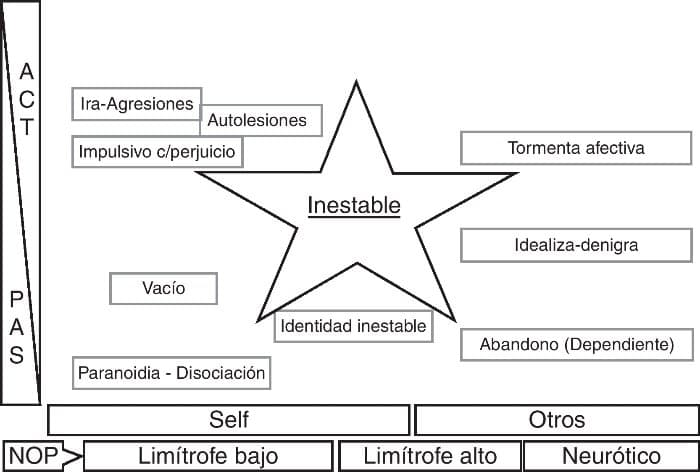
Figura 2. Distribución de los criterios diagnósticos para el TLP del DSM-IV-TR en 4 polos de estilos adaptativos. Fuente: modificada de Forti 17 .
La clasificación en estos subtipos (o estilos) permitiría una categorización más sencilla con relación a las conductas autolesivas, que podría aportar utilidad al abordaje clínico en valoración del riesgo y para el desarrollo de futuras investigaciones que den cuenta de estos subtipos. En la Tabla 2 se resumen estos subtipos con el riesgo estimado de intentos de suicidio y ALNA.
Tabla 2. Subtipos de trastornos límites de la personalidad y el riesgo autolítico
| Estilos | Rasgos | Riesgo autolítico |
| Depredador | Antisociales: impulsividad, ira, irresponsabilidad, agresividad | Alto riesgo de letalidad |
| Teatral | Histriónicos: tormenta afectiva, demanda de atención.Narcisistas: manipulación del entorno, necesidad de ser el centro | Bajo riesgo de letalidadAlta frecuencia de ALNA |
| Sumiso | Dependiente y/o evitativo: esfuerzos por evitar el abandono, pan-ansiedad | Bajo riesgo (ansiedad como factor protector), aunque la excesiva autocrítica aumenta el riesgo de letalidad en caso de intento |
| Ausente | Esquizoides: episodios micropsicóticos, disociación y paranoidía | Alto riesgo de letalidad Pan-ansiedad: ansiedad generalizada e indiscriminada, que invade todos los aspectos del individuo, incluso los cognitivos |
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Recibido 14 Junio 2012
Aceptado 9 Agosto 2012
Autor para correspondencia.
Bibliografía
1.Paris J. Treatment of Borderline Personality Disorder: Guide to Evidence Based Practice. New York: Guilford Press;2008.
2.Mehlum L. Clinical challenges in the assessment and management of suicidal behaviour in patients with bordeline personality disorder. Epidemiol Psichiatr Soc. 2009;18:184-90.
3.Tyrer P. What are the borders of borderline personality disorder?. Acta Psychiatr Scand Suppl. 1994;379:38-44.
4.Soloff PH, Fabio A. Prospective predictors of suicide attempts in borderline personality disorder at one, two, and two-to-five year follow-up. J Pers Disord. 2008;22:123-34.
5.St Germain SA, Hooley JM. Direct and indirect forms of non-suicidal self-injury: evidence for a distinction. Psychiatry Res. 2012;197:78-84.
6.Plener PL, Fegert JM. Non-suicidal self-injury: state of the art perspective of a proposed new syndrome for DSM V. Child Adolesc Psychiatry Ment Health. 2012;6:9.
7.Klonsky ED, Olino TM. Identifying clinically distinct subgroups of self-injurers among young adults: a latent class analysis. J Consult Clin Psychol. 2008;76:22-7.
8.Muehlenkamp JJ, Ertelt TW, Miller AL, Claes L. Borderline personality symptoms differentiate non-suicidal and suicidal self-injury in ethnically diverse adolescent outpatients. J Child Psychol Psychiatry. 2011;52:148-55.
9.McGirr A, Paris J, Lesage A, Renaud J, Turecki G. An examination of DSM-IV borderline personality disorder symptoms and risk for death by suicide: a psychological autopsy study. Can J Psychiatry. 2009;54:87-92.
10.Soloff PH, Chiappetta L. Subtyping borderline personality disorder by suicidal behavior. J Pers Disord. 2012;26:468-80.
11.Ferrara M, Terrinoni A, Williams R. Non-suicidal self-injury (Nssi) in adolescent inpatients: assessing personality features and attitude toward death. Child Adolesc Psychiatry Ment Health. 2012;6:12.
12.Wedig MM, Silverman MH, Frankenburg FR, Reich DB, Fitzmaurice G, Zanarini MC. Predictors of suicide attempts in patients with borderline personality disorder over 16 years of prospective follow-up. Psychol Med. 2012;1-10.
13.Kolla NJ, Eisenberg H, Links PS. Epidemiology, risk factors, and psychopharmacological management of suicidal behavior in borderline personality disorder. Arch Suicide Res. 2008;12:1-19.
14.Chesin MS, Jeglic EL, Stanley B. Pathways to high-lethality suicide attempts in individuals with borderline personality disorder. Arch Suicide Res. 2010;14:342-62.
15.Carpiniello B, Lai L, Pirarba S, Sardu C, Pinna F. Impulsivity and aggressiveness in bipolar disorder with co-morbid borderline personality disorder. Psychiatry Res. 2011;188:40-4.
16.Verona E, Sprague J, Javdani S. Gender and factor-level interactions in psychopathy: implications for self-directed violence risk and borderline personality disorder symptoms. J Pers Disord. 2012;3:247-62.
17.Forti Sampietro L. Exploración exhaustiva. En: Forti Sampietro L., editors. Personalidad: exploración, diagnóstico y tratamiento. Primera ed. Madrid: Editorial Enfoque SC;2011. 279-310.
18.Anestis MD, Coffey SF, Schumacher JA, Tull MT. Affective vulnerabilities and self-injury in suicide. Arch Suicide Res. 2011;15:291-303.
19.Links PS, Eynan R, Heisel MJ, Barr A, Korzekwa M, McMain S, et al. Affective instability and suicidal ideation and behavior in patients with borderline personality disorder. J Pers Disord. 2007;21:72-86.
20.Kimonis ER, Skeem JL, Edens JF, Douglas KS, Lilienfeld SO, Poythress NG. Suicidal and criminal behavior among female offenders: the role of abuse and psychopathology. J Pers Disord. 2010;24:581-609.
21.Giegling I, Olgiati P, Hartmann AM, Calati R, Moller HJ, Rujescu D, et al. Personality and attempted suicide. Analysis of anger, aggression and impulsivity. J Psychiatr Res. 2009;43:1262-71.
22.Legris J, Links PS, van Reekum R, Tannock R, Toplak M. Executive function and suicidal risk in women with Borderline Personality Disorder. Psychiatry Res. 2012;196:101-8.
23.Maurex L, Lekander M, Nilsonne A, Andersson EE, Asberg M, Ohman A. Social problem solving, autobiographical memory, trauma, and depression in women with borderline personality disorder and a history of suicide attempts. Br J Clin Psychol. 2010;49(Pt 3):327-42.
24.Soloff PH, Pruitt P, Sharma M, Radwan J, White R, Diwadkar VA. Structural brain abnormalities and suicidal behavior in borderline personality disorder. J Psychiatr Res. 2012;46:516-25.
25.Millon T. Trastornos de la personalidad en la vida moderna. 2.a ed. Barcelona: Masson;2006.
26.Kernberg O, Caligor E. A psychoanalytic theory of personality disorders. En: Lenzenweger-Clarkin editors. Major theories of personality disorders. New York-London: Guilford Press;2005.
27.Forti Sampietro L. Modelo integrador. En: Forti Sampietro L., editors. Personalidad: exploración, diagnóstico y tratamiento. Primera ed. Madrid: Editorial Enfoque SC;2011. 119-40.